Was ist Cluster-Kopfschmerz?
Cluster-Kopfschmerz, auch Bing-Horton-Syndrom genannt, gehört zu den schwersten Kopfschmerzerkrankungen überhaupt. Der Kopfschmerz beginnt meist mit 28 bis 30 Jahren, kann aber grundsätzlich in jedem Lebensalter auftreten. Männer leiden häufiger unter Cluster-Kopfschmerz als Frauen. Charakteristisch für diesen Kopfschmerz ist ein periodisch gehäuftes Auftreten in so genannten Clustern (engl. cluster = Haufen). Zwischengeschaltet sind kopfschmerzfreie Zeiten unterschiedlicher Dauer, oft sind die Betroffenen dann wochenlang oder sogar über Monate schmerzfrei. Die einzelnen Attacken mit heftigen, bohrenden oder brennenden Schmerzen einseitig im Bereich von Schläfe und Auge dauern unbehandelt in der Regel 15-180 Minuten.
Episodischer Cluster-Kopfschmerz
Der episodische Cluster-Kopfschmerz tritt in Perioden mit einer Länge von sieben Tagen bis zu einem Jahr auf. Die einzelnen Cluster-Kopfschmerz-Perioden dauern durchschnittlich 4-12 Wochen an. Die schmerzfreien Intervalle betragen beim episodischen Cluster-Kopfschmerz mindestens 14 Tage.
Chronischer Cluster-Kopfschmerz
Beim chronischen Cluster-Kopfschmerz treten Schmerzattacken über ein Zeitintervall von mehr als einem Jahr ohne kopfschmerzfreie Zeiten oder mit einer nur kurzfristigen kopfschmerzfreien Zeit von weniger als 14 Tagen auf.
Ursachen von Cluster-Kopfschmerz
Die Ursachen von Cluster-Kopfschmerz sind bisher noch nicht bekannt. Bei einigen Patienten kommt der Cluster-Kopfschmerz gehäuft in der Familie vor. Ob und welche Erbfaktoren für die Entstehung der Erkrankung eine Rolle spielen ist jedoch noch unklar.
Forscher haben allerdings herausgefunden, dass Menschen mit Cluster-Kopfschmerz eine erhöhte Aktivität in ihrem Zwischenhirn (Hypothalamus) aufweisen. Der Hypothalamus regelt unter anderem deinen Schlaf-Wach-Rhythmus. Die Überaktivität in dieser Region des zentralen Nervensystems könnte erklären, warum Cluster-Kopfschmerz gehäuft nach dem Einschlafen und in den frühen Morgenstunden sowie zum Jahreszeitenwechsel im Frühjahr und Herbst auftritt.
Symptome von Cluster-Kopfschmerz
Wenn du unter Cluster-Kopfschmerz leidest, kommt es vielleicht bei dir wie auch bei der Mehrzahl deiner Leidensgenossen saisonal im Frühjahr oder Herbst zu Schmerz-Episoden. Im Anschluss daran kannst du über Monate beschwerdefrei sein.
Typische Symptome und Merkmale von Cluster-Kopfschmerz sind:
- Streng einseitige, sehr starke, plötzlich auftretende stechende und bohrende Schmerzen. Vor allem hinter den Augen und der Schläfe.
- Die Kopfschmerz-Attacken treten oft mehrmals täglich und nachts gehäuft auf, auch aus dem Schlaf hinaus.
- Der Kopfschmerz-Zeitraum beträgt einige Wochen bis mehrere Monate.
- Die Kopfschmerz-Attacken dauern unbehandelt etwa 15 Minuten bis drei Stunden lang.
- Erhöhter Bewegungsdrang besteht während einer Kopfschmerz-Attacke. Menschen mit Cluster-Kopfschmerz laufen dabei unruhig umher wie ein eingesperrtes Tier im Käfig.
Begleitsymptome von Cluster-Kopfschmerz, die dann nur auf der schmerzenden Kopfseite auftreten, können sein:
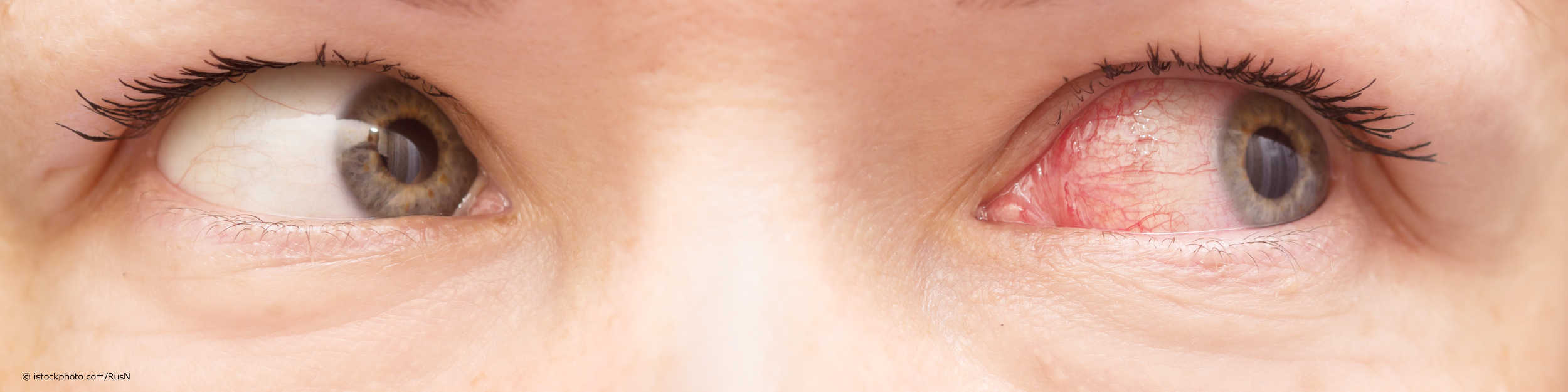
- Gerötete Bindehaut im Auge.
- Vermehrter Tränenfluss.
- Verengte Pupille.
- Hängen des Augenlids.
- Schwellung des Augenlids.
- Laufende oder verstopfte Nase.
- Übelkeit.
- Licht- und Geräuschempfindlichkeit.
- Schwitzen im Bereich von Stirn und Gesicht.
Welcher Arzt hilft bei Cluster-Kopfschmerz?
Bei häufig auftretenden und heftigen Kopfschmerzen solltest du immer zuerst deinen Hausarzt aufsuchen und auf keinen Fall versuchen, die Schmerzen selbst zu behandeln. Denn bei Cluster-Kopfschmerz sind herkömmliche und frei verkäufliche Schmerzmittel von ihrer Wirkung nicht ausreichend. Außerdem steigt das Risiko für einen medikamentös bedingten Dauerkopfschmerz, wenn Schmerzmittel öfter als zehn Tage im Monat und an mehr als drei Tagen hintereinander eingenommen werden.
Um neurologische Erkrankungen als Ursache für deine Kopfschmerz-Attacken auszuschließen, kann dich dein Hausarzt zur Mit- und Weiterbehandlung an einen Facharzt für Neurologie überweisen. Spezialisierte Schmerzkliniken und klinischen Zentren für Schmerztherapie bieten speziell auf Cluster-Kopfschmerz-Patienten zugeschnittene Therapien und Hilfen an.
Cluster-Kopfschmerz erkennen
Hilfreich für deinen behandelnden Arzt ist bei Kopfschmerzen ein Schmerztagebuch. Hier hinein schreibst du, zu welcher Tageszeit und in welchen Situationen deine Kopfschmerzen auftreten, wo der genaue Schmerzort ist (Hinterkopf, Nacken, Schläfen, Stirn, hinter dem Auge), wohin die Schmerzen eventuell ausstrahlen, welcher Art die Schmerzen sind (ziehend, pochend, pulsierend, bohrend, dumpf), wie lange die Schmerzen andauern, was du gegen die Schmerzen unternommen hast, welche Medikamente du genommen hast und wie das Ergebnis deiner Bemühungen aussah. Das Kopfschmerz-Tagebuch hilft deinem Arzt, den Verdacht auf Cluster-Kopfschmerz zu äußern. Weitere Untersuchungen können dann Erkrankungen mit ähnlichen Symptomen ausschließen.
Lies mehr zu den Untersuchungsmethoden bei Kopfschmerzen.
Der Nitroglyzerintest kommt beim Nachweis von Cluster-Kopfschmerz zum Einsatz. Hierbei verabreicht dir dein Arzt eine Nitroglyzerinkapsel. Bekommst du davon Kopfschmerzen, so liegt ein Cluster-Kopfschmerz vor. Um die Cluster-Kopfschmerzen von der Migräne und der Trigeminusneuralgie abzugrenzen, bei denen sich ähnliche Symptome zeigen, spielt die jeweilige Schmerzdauer eine große Rolle. Bei Cluster-Kopfschmerz dauern die Attacken unbehandelt in der Regel 15 Minuten bis drei Stunden, bei Migräne länger. Im Gegensatz zum Cluster-Kopfschmerz kommt bei Migräne kein Bewegungsdrang vor. Eine Migräne-Attacke verursacht eher ein Rückzugsverhalten und Ruhebedürfnis. Lies mehr zu den Symptomen von Migräne und zur Migräne-Therapie.
Auch bei der Trigeminusneuralgie (äußert sich durch blitzartig einschießende, extrem starke, elektrisierende und stechende Schmerzen im Gesicht) dauern die Schmerz-Attacken nicht so lang wie beim Cluster-Kopfschmerz.
Was tun bei Cluster-Kopfschmerz?
Die Therapie von Cluster-Kopfschmerz ist eine langwierige Angelegenheit und die heftigen Kopfschmerzen sind bisher noch nicht heilbar. Die Intensität, Dauer und Häufigkeit der Kopfschmerzattacken lassen sich aber mit der individuell angepassten Therapie in der Regel lindern.
Akuttherapie mit Sauerstoff
Die Akuttherapie von Cluster-Kopfschmerz erfolgt mit Sauerstoff. Du bekommst eine 10 Liter Sauerstoff-Flasche mit nach Hause und inhalierst ihn über eine Atemmaske nach Anweisungen deines Arztes. In der Regel sind das ungefähr vier Minuten nach den ersten Anzeichen einer drohenden Anfallsattacke. Der Schmerzanfall sollte dann nach etwa fünf Minuten vorbei sein.
Medikamente gegen Cluster-Kopfschmerz
Bei der Akuttherapie von Cluster-Kopfschmerz kann neben der Sauerstofftherapie auch ein Triptan-Spray eingesetzt werden. Das Spray wird in das Nasenloch der Seite gesprüht, das nicht verstopft ist. Nach 10-15 Minuten kann die Schmerzattacke dann vorbei sein. Triptane sind Wirkstoffe zur Behandlung von Migräne. Sie verengen die großen Blutgefäße in deinem Gehirn und blockieren die Übertragung der Schmerzempfindung. Triptane sollten allerdings nicht häufiger als zweimal täglich und nicht länger als zehn Tage im Monat eingenommen werden, da sie sonst zu medikamentös bedingten Dauerkopfschmerz führen können. Hierzu berät dich dein Arzt gerne.
Die Vorbeugung (Prophylaxe) der Cluster-Kopfschmerz-Attacken kann mit Medikamenten verschiedener Substanzklassen erfolgen. Welche eingesetzt werden, hängt vom Verlauf des Cluster-Kopfschmerzes und von deinen eventuellen Begleiterkrankungen ab.
Häufig wird zur Prophylaxe von Cluster-Kopfschmerz der Wirkstoff Verapamil eingesetzt. Er dient ursprünglich zur Behandlung einer unzureichenden Sauerstoffversorgung des Herzmuskels. Bis die Wirkung von Verapamil eintritt können mehrere Tage bis Wochen vergehen. Deine benötigte Dosis wird unter ärztlicher Aufsicht langsam angepasst. Und zwar so lange bis die richtige Menge erreicht ist, um deine Cluster-Kopfschmerzanfälle zu unterdrücken.
Mit Sonde den Schmerz abschalten
Leidest du unter chronischem Cluster-Kopfschmerz, hat dir langfristig nichts anderes geholfen oder leidest du bei den anderen gängigen Therapien unter erheblichen Nebenwirkungen, kann dir in einem klinischen Zentrum für Schmerztherapie eine sogenannte SPG-Sonde eingesetzt werden. SPG ist die Abkürzung für Ganglion sphenopalatinum. Das ist ein Nervenbündel hinter deinem Wangenknochen, an dem die SPG-Sonde in einer OP unter Vollarkose platziert wird und für dessen Stimulation sie sorgt. Die Sonde wirkt also als Neurostimulator („Nervenanreger“).
Von außen über eine Fernbedienung gesteuert, die im Schmerzfall an die Wange gehalten wird, wird die Sonde über elektrische Ströme und Spannungen ausgelöst. Das elektrische Signal führt dazu, dass die Nervenbotenstoffe herabgesetzt werden, die bei der Übertragung von Schmerzimpulsen eine Rolle spielen. Auf diese Weise ist nach einer gewissen Zeit eine Schmerzlinderung oder Schmerzbefreiung möglich. In einem klinischen Zentrum für Schmerztherapie werden die individuell benötigte Frequenz, Impulsdauer und Signalstärke eingestellt und die Patienten bei der Therapie begleitet.
Cluster-Kopfschmerz vorbeugen
Mit verschreibungspflichtigen Medikamenten ist eine Vorbeugung von Cluster-Kopfschmerz möglich. Ebenso gilt es, Trigger zu vermeiden. Das sind bestimmte Dinge, die die Kopfschmerz-Attacken möglicherweise auslösen können. Achte darauf, wodurch deine Beschwerden ausgelöst werden und welche Reize du möglicherweise vermeiden kannst. Doch Vorsicht: Welche Triggerfaktoren bei Cluster-Kopfschmerz eine Attacke auslösen können, ist bei jedem Betroffenen unterschiedlich. Bei dem einen spielt der Wechsel zwischen Ruhe und Stress eine Rolle, bei anderen ein veränderter Schlaf-Wach-Rhythmus, beispielsweise am Wochenende. Bei vielen Menschen, die unter Cluster-Kopfschmerz leiden, können auch bestimmte Nahrungsmittel und Genussmittel eine Kopfschmerz-Attacke provozieren. Trotzdem solltest du nicht einfach die Nahrungsmittel meiden, von denen bekannt ist, dass sie Cluster-Kopfschmerz-Attacken auslösen können. Denn nicht alle Patienten reagieren gleich und bei manchen spielen die Nahrungsmittel als Trigger für den Cluster-Kopfschmerz auch gar keine Rolle.
Finde deine eventuell ernährungsbedingten Triggerfaktoren mit Hilfe deines Kopfschmerztagebuches heraus und sprich mit deinem Arzt über eine Ernährungsumstellung. Häufige Auslöser für Cluster-Kopfschmerz sind:
- Alkohol, insbesondere Rotwein und Weizenbier (enthält den Triggerstoff Histamin).
- Geschmacksverstärker wie Natriumglutamat, oft gekennzeichnet als E620-E625. Natriumglutamat ist fast in jedem industriell hergestellten Lebensmittel vorhanden, unter anderem in Tütensuppen, Fertiggerichten und Brühwürfeln.
- Konservierungsstoffe wie Kaliumnitrit (E249) oder Natriumnitrit (E250). Beides ist häufig in Fertiggerichten sowie in konservierten Fleisch- und Wurstwaren enthalten.
- Hitze, wetterbedingt, in der Sauna oder im Bad.
- Flackerlicht, grelles Licht von Fernseher oder PC.
- Gerüche wie Benzin, Alkohol, Verdünner, Klebstoffe, Lösungsmittel, Fischgeruch, Reinigungsmittel, Kfz-Scheibenreiniger, Parfüm, Duftkerzen.
- Käse und Tomaten: Sie erhalten Natriumglutamat in natürlicher Form.
- Zitrusfrüchte und/oder Zitronensäure.
- Medikamente wie der in Herzmedikamenten vorkommende Wirkstoff Glycerintrinitrat. Ebenso der Arzneistoff Sildenafil, der zur Behandlung von Erektionsstörungen und pulmonaler Hypertonie (Lungenhochdruck) eingesetzt wird.